Serce człowieka reprezentują cztery komory: przedsionki i komory (prawa i lewa). Boczne ściany jam tworzą charakterystyczny zarys narządu na zdjęciach rentgenowskich. Prawy przedsionek (RA) to najmniejsza z komór znajdujących się u podstawy (u góry) serca. Jama PN jest połączona z prawą komorą za pomocą połączenia przedsionkowo-komorowego i zastawki trójdzielnej. Rowek koronowy służy jako granica między oddziałami na zewnętrznej powierzchni, słabo uwidoczniona ze względu na masywność osierdzia (worka osierdziowego).
Struktura
Jama przedsionkowa nie jest przystosowana do dużej jednorazowej objętości krwi, dlatego grubość ścianki wynosi 2-3 mm (pięć razy mniej niż komora). Odpowiednia ilość włókien mięśniowych oraz funkcjonalność zastawek pozwala uniknąć przeciążeń.
Anatomia
Anatomiczną budowę prawego przedsionka reprezentuje sześciokątna komora sześcienna. Charakterystyka głównych punktów orientacyjnych i elementów każdej ze ścian znajduje się w tabeli:
| ściana | Podstawa strukturalna | Z czym to graniczy | Edukacja |
|---|---|---|---|
| Wewnętrzny (po lewej) | Przegroda przedsionkowa | Opuścił Atrium | Dół owalny (w okresie prenatalnym i u wcześniaków na jego miejscu znajduje się otwór, który zamyka się w pierwszych tygodniach życia noworodka) |
| Górny | Miejscowa ekspansja jamy PN (zatoka żyły głównej - PV) | PT, które kończą krążenie ogólnoustrojowe |
|
| Zewnętrzny (po prawej) | Trójwarstwowa ściana serca | Tkanka płucna (pod opłucną) | Wzdłuż krawędzi przechodzi dolna wiązka mięśni grzebieniowych - wałkowate występy ukryte pod wsierdziem |
| Plecy | Membrana | Wewnętrzna powierzchnia części PP jest gładka, bez dodatkowych nawarstwień | |
| Przód | Ucho prawe (zwężona część ubytku PP skierowana do przodu i w lewo) | Mostek i żebra, opłucna śródpiersiowa | Nakładające się na siebie mięśnie grzebienia, które wyściełają jamę, |
| Niżej | Prawy otwór przedsionkowo-komorowy | Prawa komora | Zastawka trójdzielna (trójdzielna) |
Naczynia prawego przedsionka
Kardiomiocyty PC są zaopatrywane w krew przez prawą tętnicę wieńcową, która zaczyna się od zatoki aorty i leży w uprowadzonej bruździe wieńcowej. Po drodze statek wypuszcza gałęzie:
- do węzła zatokowo-przedsionkowego (główny czynnik napędzający tętno);
- przedsionkowe (2-6), które zaopatrują ucho i pobliskie tkanki;
- gałąź pośrednia (zasila większość mięśnia sercowego).
Odpływ krwi żylnej z mięśnia sercowego prawego przedsionka następuje na dwa sposoby:
- Przez żyły wieńcowe płyn dostaje się do zatoki wieńcowej po lewej stronie przeponowej powierzchni serca. Długość zatoki wynosi 2-3 cm i otwiera się do jamy PN u zbiegu żyły głównej dolnej.
- Bezpośredni odpływ z naczyń małego kalibru (grupa „żył prawego przedsionka” Viessen-Tibisius) do jamy komory.
Układ limfatyczny prawego serca reprezentowany jest przez trzy sieci:
- głęboki (podśródbłonkowy);
- pośredni (mięsień sercowy);
- powierzchowny (podnasierdziowy).
Zużyta limfa z układu lokalnego dostaje się do dużych naczyń, na drodze których znajdują się węzły regionalne.
Histologia
Pobranie krwi żylnej z całego ciała i skierowanie do krążenia płucnego wymaga specyficznej budowy ścian prawego przedsionka. Strukturę histologiczną PN przedstawiono w tabeli:
| Muszla | Warstwy | Cechy konstrukcyjne | Funkcje |
|---|---|---|---|
| Wsierdzie | Śródbłonek | Tkanka nabłonkowa na grubej błonie podstawnej |
|
| Podśródbłonek | Zawiera komórki progenitorowe do naprawy śródbłonka | ||
| Mięśniowo elastyczny | Składa się z gładkich miocytów i elastycznych włókien | ||
| Tkanka łączna | Przedstawione przez:
| ||
| Miokardium | Kardiomiocyty - komórki mięśniowe tworzące włókna | Kardiomiocyty kurczliwe z przeplotem włókien |
|
| Ogniwa przewodzące | Stymulator („ustawianie rytmu”). W okolicy węzła zatokowo-przedsionkowego generowane są impulsy odpowiedzialne za skurcz serca | ||
| Przejściowa - integralna część układu przewodzącego serca. Tworzą „kanały” dla przejścia fali wzbudzenia | |||
| Włókna Purkinjego przekazują impuls z układu przewodzącego do pracujących kardiomiocytów | |||
| Luźna tkanka łączna | Swobodnie rozmieszczone wiązki włókien | Oddziela poszczególne grupy chaotycznie zlokalizowanych kardiomiocytów | |
| Epikarta | Warstwa wierzchnia włókien kolagenowych | Cienka blaszka tkanki łącznej pokryta mezotelium (rodzaj nabłonka, który może wytwarzać płyn), która rośnie razem z mięśniem sercowym |
|
| Elastyczne wiązki | |||
| Głębokie włókna kolagenowe | |||
| Warstwa kolagenowo-elastyczna |
Wszystkie komory serca są zamknięte w zewnętrznej jamie tworzącej tkankę łączną - osierdzie (worek osierdziowy).
Funkcje i udział w krążeniu krwi
Specyfika lokalizacji i konstrukcji ścianek PP reguluje działanie funkcji kamery:
- Kontrola rytmu skurczów serca, która realizowana jest dzięki konglomeratowi komórek rozrusznika umiejscowionego pomiędzy ujściem PT nadrzędnego a prawym uchem.
- Pobieranie krwi z całego ciała przez układ żyły głównej górnej i dolnej. W ustach nie ma zastawek, dzięki czemu PP napełnia się nawet przy niskim ciśnieniu żylnym.
- Regulacja ciśnienia krwi dzięki:
- odruchy z baroreceptorów (zakończeń nerwowych, które reagują na spadek ciśnienia krwi o połowę PN): przesyłany sygnał do podwzgórza stymuluje produkcję wazopresyny, zatrzymanie płynów w organizmie i stabilizację wskaźników;
- peptyd natriuretyczny, który rozszerza naczynia obwodowe i zmniejsza objętość krążącego płynu (poprzez diurezę) przy nadciśnieniu tętniczym.
- Odkładanie krwi (funkcję zbiornika) zapewnia prawe ucho w przypadku przeciążenia PP (nadmiar płynu rozciąga ściany konstrukcji).
Rola prawego przedsionka w hemodynamice układowej wynika z:
- pobranie krwi żylnej (PP - funkcjonalny koniec wielkiego koła hemodynamiki);
- wypełnienie prawej komory;
- tworzenie i kontrola pracy zastawki trójdzielnej, której patologie powodują zaburzenia w małym i dużym kręgu hemodynamiki.
Ciężkie uszkodzenia dystroficzne ścian PN prowadzą do zaburzeń rytmu serca, zastoju krwi w naczyniach obwodowych (obrzęki nóg, powiększenie wątroby, płyn w jamie brzusznej, klatce piersiowej) i niewydolności ogólnoustrojowej.
Normalne wskaźniki pracy prawego przedsionka
Stan czynnościowy węzła zatokowo-przedsionkowego ocenia się za pomocą:
- Badanie obiektywne, mierzące częstość tętna na tętnicy promieniowej (zwykle 60-90 uderzeń na minutę zadowalającego wypełnienia). Obniżone wskaźniki są charakterystyczne dla patologii układu przewodzącego (blokada) lub zespołu chorej zatoki.
- Badania instrumentalne: EKG (elektrokardiografia) i EchoCG (echokardiografia).
Informacje o funkcjonowaniu komór serca uzyskuje się metodą echokardiografii ultradźwiękowej. Dodatkowe zastosowanie trybu dopplerowskiego do obrazowania ultrasonograficznego prędkości i kierunku przepływu krwi w jamach.
Średnie wymiary prawego przedsionka w badaniu echokardiograficznym:
- objętość końcoworozkurczowa (EDV): 20 do 100 ml;
- integralność strukturalna jamy PN (u wcześniaków - ubytek przegrody międzyprzedsionkowej);
- odwrócony przepływ krwi (regurgitacja) podczas skurczu komór z wypadaniem i niewydolnością zastawki trójdzielnej;
- ciśnienie: skurczowe 4-7 mm Hg. Art., rozkurczowe - 0-2 mm Hg. Sztuka.
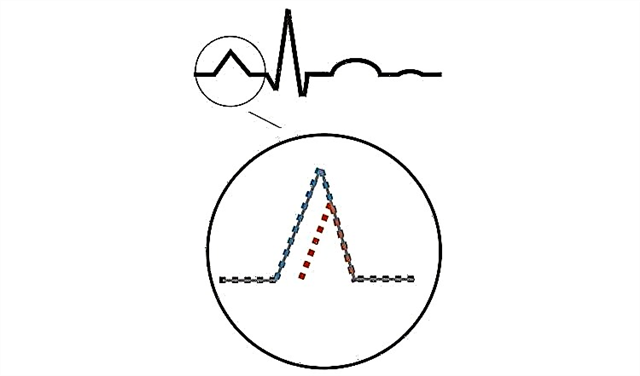
Prawy przedsionek na EKG jest reprezentowany przez początkową część fali P. Przejście impulsu nerwowego powoduje pojawienie się amplitudy (wzrost powyżej izoliny). Długość fali zależy od prędkości sygnału.
Podczas analizy elektrokardiogramu oceniany jest cały załamek P (jednocześnie prawy i lewy przedsionek). Wskaźniki standardowe:
- symetria, obecność we wszystkich odprowadzeniach;
- czas trwania 0,11 s;
- amplituda 0,2 mV (2 mm na kliszy).
Wymienione wartości zmieniają się w przypadku upośledzenia przewodzenia wewnątrzsercowego, masywnego uszkodzenia mięśnia sercowego.
Oznaki uszkodzenia komory serca
Dysfunkcja prawego przedsionka najczęściej rozwija się na tle połączonego uszkodzenia mięśnia sercowego (wady zastawkowe, choroba niedokrwienna). Objawy kliniczne są niespecyficzne, dlatego do postawienia diagnozy wymagany jest kompleks badań.
Typowe zakłócenia w pracy komputera:
- hipertrofia;
- przepięcie;
- obecność zakrzepu krwi;
- dylatacja;
- arytmie (gdy w proces zaangażowany jest węzeł zatokowo-przedsionkowy).
Objawy wzmożonego wysiłku
Zwiększone obciążenie komór serca rozwija się wraz ze wzrostem oporu lub objętości płynu.
Typowe odchylenia podczas przeciążenia prawego przedsionka:
- wzrost EDV (200-300 ml);
- pogrubienie warstwy mięśnia sercowego (ponad 3-4 mm);
- zwiększone ciśnienie (skurczowe i rozkurczowe) w jamie.
Obciążenie PN wzrasta wraz ze zwężeniem wylotu z prawej komory. Po zakończeniu skurczu podczas skurczu w komorze pozostaje niewielka ilość krwi, która wymaga dodatkowego wysiłku, aby ją wyrzucić. Z każdym nowym cyklem zwiększa się ilość zalegającego płynu - występuje przeciążenie prawej połowy serca.
Przy nieskorygowanym zwężeniu ujścia aorty lub patologii zastawki mitralnej (wady lewych odcinków) zmiany w prawym przedsionku i komorze rozwijają się kompensacyjnie.
Hipertrofia
Przerost to wzrost masy mięśnia sercowego, który rozwija się, aby zrekompensować patologiczne zmiany w hemodynamice wewnętrznej.
Zmiany w elektrokardiografii charakterystyczne dla przerośniętego PN:
- wyraźna fala P w odprowadzeniach I, II;
- wysokość przekracza 0,2 mV (więcej niż dwa mm), szerokość pozostaje w normalnym zakresie;
- w odprowadzeniach V1 i V2 spiczasta i wysoka (ponad 0,15 mV) przednia połowa załamka P.
Niewielkie pogrubienie mięśnia sercowego w badaniu echokardiograficznym nie jest uwidocznione, dlatego EKG pozostaje główną metodą diagnozowania przerostu prawego przedsionka.
Przedłużenie
Przy znacznym rozszerzeniu wnęki PP ostateczna objętość komory sięga 200-300 ml i więcej. Podobny wzrost w prawym przedsionku rozwija się, gdy włókna są rozciągane z powodu:
- wady zastawkowe (upośledzony odpływ krwi, dlatego ściany najpierw rosną, a gdy zapasy energii są wyczerpane, stają się cieńsze);
- tętniaki pozawałowe;
- Kardiomiopatia rozstrzeniowa jest patologią o nieznanym pochodzeniu, która charakteryzuje się rozszerzeniem komór serca i zmniejszeniem kurczliwości.
Obecność zakrzepu krwi
Zakrzep (skrzep krwi) w PN jest najczęściej powodowany przepływem krwi żylnej z kończyny dolnej (przez żyłę główną). Ryzyko patologii wzrasta wraz z zakrzepowym zapaleniem żył, żylakami i innymi chorobami naczyniowymi.
W celu wykrycia naruszeń stosuje się echokardiografię przezprzełykową - metodę diagnostyki ultrasonograficznej z czujnikiem wprowadzonym do światła przełyku. Skrzep jest wizualizowany jako formacja echa dodatnia (stosunkowo jasne odcienie) w jamie RA.
Na szypułce znajduje się „miejscowy” zakrzep (powstający w jamie komory) - cienki wyrostek, który jest przymocowany do ściany PN i porusza się pod wpływem przepływu krwi. Ruchliwość skrzepu jest przyczyną gwałtownego pogorszenia stanu pacjenta (poprawia się samopoczucie w pozycji leżącej). Skrzeplina ciemieniowa charakteryzuje się stabilniejszą kliniką.
Oddzielenie skrzepu prowadzi do choroby zakrzepowo-zatorowej - głównej przyczyny zawału mięśnia sercowego i udaru niedokrwiennego.
Zdjęcie zakrzepu krwi w PN
Metody diagnozowania naruszeń
Kompleksowa diagnostyka zaburzeń prawego przedsionka obejmuje:
- prześwietlenie klatki piersiowej (diagnozuje się przemieszczenie granic lub wzrost wielkości serca);
- elektrokardiografia (charakterystyka bioelektryczna mięśnia sercowego, stan układu przewodzącego serca);
- badanie ultrasonograficzne (echokardiografia);
- Diagnostyka dopplerowska w celu zbadania szybkości, objętości i obecności przeszkód w przepływie krwi.
Powszechne stały się funkcjonalne metody oceny reakcji organizmu na testy warunków skrajnych. Na przykład do ładowania EKG stosuje się jazdę z dozowaniem (bieżnia) lub ergometrię rowerową.
Wnioski
Najczęstszą patologią jest przerost prawego przedsionka, który dotyczy następstw wad zastawkowych lub chorób układu oddechowego. Na przykład przewlekła obturacyjna choroba płuc. U sportowców na skutek regularnych ćwiczeń dochodzi do umiarkowanego, symetrycznego pogrubienia mięśnia sercowego. Rokowanie dla patologii PP zależy od ciężkości i kontroli choroby podstawowej. Skuteczność terapii lekowej zależy od stadium i obecności gęstych zmian tkanki łącznej. Po zidentyfikowaniu stymulatorów ektopowych instalowany jest stymulator.