Choroba wieńcowa jest najczęstszą przyczyną zgonów osób w wieku produkcyjnym. Przewlekły przebieg dławicy piersiowej i miażdżycy znacznie pogarsza jakość życia pacjentów, jednak rozwój ostrego zawału mięśnia sercowego często kończy się zgonem. Kształt i stopień uszkodzenia mięśnia sercowego może być różny, determinują dalsze rokowanie dla pacjenta. Mały zawał ogniskowy jest jedną z najkorzystniejszych postaci choroby.
Co to jest zawał drobnoogniskowy mięśnia sercowego
Zawał mięśnia sercowego (martwica masy mięśniowej serca z powodu upośledzenia krążenia krwi) nie wpływa na cały narząd. W praktyce medycznej rozróżnia się:
zawał przezścienny - dotknięte są wszystkie warstwy ściany serca, poważnie upośledzona jest funkcja skurczowa i hemodynamika;
- wielkoogniskowy - wpływa na ograniczony obszar, w którym komórki całkowicie przestają funkcjonować;
- mała ogniskowa - martwica rozwija się w grubości ściany mięśnia sercowego, co nie powoduje znaczących zaburzeń skurczu serca i dopływu krwi do narządów i układów.
Martwe komórki w małym ogniskowym zawale mogą znajdować się poza dużą ścianą (podnasierdziowo), pod warstwą wewnętrzną (podwsierdziowo) lub w grubości ściany (śródściennie).
Główną różnicą między zawałem drobnoogniskowym jest niska częstość występowania tego procesu, tworzenie mechanizmów kompensacyjnych aktywności elektrycznej i dopływ krwi do sąsiednich tkanek w wyniku zespoleń.
We współczesnej terminologii pojęcie „zawału małego ogniska” zostaje zastąpione przez „zawał mięśnia sercowego bez załamka Q”.
Cechy choroby
Powstawaniu strefy martwicy towarzyszy rozwój aseptycznego zapalenia i wnikanie mediatorów (substancji biologicznie czynnych) do krwioobiegu, podrażnienie autonomicznego układu nerwowego.
W przypadku zawału drobnoogniskowego czynność serca jest kompensowana przez nienaruszone tkanki, objawia się to w nietypowej klinice „smarowanej”.
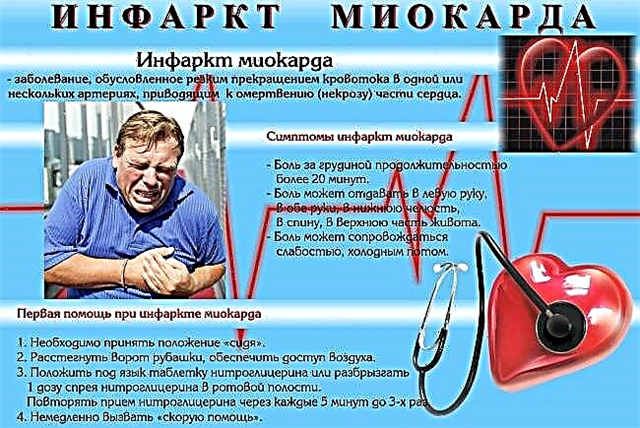
Charakterystyczne objawy zawału mięśnia sercowego bez załamka Q:
- ból w klatce piersiowej o mniejszym nasileniu niż przy przezściennym;
- ból jest słabo kontrolowany przez nitroglicerynę, pacjenci porównują objawy do „przedłużonego epizodu dławicy wysiłkowej”;
- czas trwania ataku wynosi ponad 20-30 minut;
- wzrost temperatury do 38 ° С;
- ostry początek ogólnego osłabienia;
- duszność (częste płytkie oddychanie ponad 20 razy na minutę);
- pocenie się, bladość lub sinica (niebieskie przebarwienie) - konsekwencje aktywacji autonomicznego układu nerwowego;
- podwyższone ciśnienie krwi;
- cardiopalmus.
Ponadto wyróżnia się nietypowe warianty przebiegu zawału serca bez charakterystycznego zespołu bólowego: asfiksja (rozpoczyna się dusznością), brzuch (ból w nadbrzuszu), arytmia i inne.
Funkcje diagnostyczne
Rozpoznanie „zawału mięśnia sercowego bez załamka Q” wymaga obiektywnych danych z badań klinicznych i dodatkowych metod badawczych.
| metoda | Oznaki |
|---|---|
| Elektrokardiografia (EKG) |
|
| Ogólna analiza krwi |
|
| Laboratoryjne markery martwicy mięśnia sercowego |
|
| Echokardiografia (echo CG) |
|
| Rentgen klatki piersiowej |
|
| Angiografia wieńcowa |
|
Głównym kryterium postawienia diagnozy są wyniki elektrokardiogramu., jednak zawał mięśnia sercowego bez załamka Q w EKG ma niespecyficzne objawy, dlatego stosuje się dodatkowe metody i bierze się pod uwagę objawy kliniczne.
Lokalizacja uszkodzenia zależy od lokalizacji zmian w odprowadzeniach elektrokardiograficznych.
Różnice w podejściach do leczenia
W najostrzejszym stadium zawał drobnoogniskowy nie powoduje znaczących zaburzeń hemodynamicznych, jednak tendencja do rozprzestrzeniania się procesu jest uważana za cechę patologii. Dlatego algorytm terapeutyczny zakłada zapewnienie natychmiastowej pomocy medycznej w nagłych wypadkach po postawieniu diagnozy.
Zasady leczenia:
złagodzenie bolesnego ataku (narkotyczne leki przeciwbólowe), przy braku efektu - dożylne podanie nitrogliceryny;
- Terapia tlenowa;
- beta-blokery (Atenolol, Metoprolol) - leki obniżające ciśnienie krwi, tętno o działaniu antyarytmicznym;
- Inhibitory ACE: Ramipryl, Enalapril stosuje się w celu zapobiegania przebudowie serca po zawale serca;
- leki przeciwmiażdżycowe – w celu stabilizacji blaszki miażdżycowej, która jest najczęściej przyczyną upośledzenia przepływu krwi.
Aby zapobiec rozprzestrzenianiu się strefy martwicy i rozwojowi zawału przezściennego, stosuje się metody reperfuzji (przywrócenie przepływu krwi):
- terapia trombolityczna - leki rozpuszczające skrzepy krwi w świetle tętnic wieńcowych;
- Angioplastyka balonowa - rozszerzenie zablokowanego światła za pomocą nadmuchanego balonu wysokociśnieniowego wprowadzonego przez tętnicę promieniową;
- stentowanie - umieszczenie metalowej ramy w obszarze uszkodzonego naczynia podczas interwencji wewnątrznaczyniowej.
Przezskórna manipulacja naczyń krwionośnych jest uważana za złoty standard w diagnostyce i leczeniu ostrego zespołu wieńcowego.
Wnioski
Zawał drobnoogniskowy jest nie mniej niebezpieczną formą choroby wieńcowej niż uszkodzenie całej grubości ściany, dlatego wymaga pilnej pomocy lekarskiej i zapobiegania powikłaniom. Cechy przebiegu klinicznego i specyfika diagnostyki są częstą przyczyną błędów lekarskich i powstawania niewydolności serca u pacjentów. Metody leczenia są takie same jak w przypadku ostrego zawału wielkoogniskowego, jednak okres rehabilitacji u takich pacjentów jest krótszy, a rokowanie na całe życie korzystniejsze.