Zawał mięśnia sercowego (MI) jest stanem o ostrym przebiegu, który charakteryzuje się rozwojem ogniska martwicy w mięśniu sercowym z powodu zaprzestania dostarczania tlenu do tego miejsca.
Ostry zespół wieńcowy (ACS) to zespół objawów, który pozwala podejrzewać zmiany niedokrwienne mięśnia sercowego (MI, niestabilna dławica piersiowa). Rozpoznany na podstawie zespołu bólowego i objawów EKG.
Wczesna diagnoza, terminowa hospitalizacja i skuteczna opieka w nagłych wypadkach z powodu zawału serca znacznie zmniejszają śmiertelność i niepełnosprawność oraz poprawiają wyniki dalszego leczenia.
Asystowanie pacjentowi w domu przed przyjazdem karetki
Umiejętność poruszania się w czasie i zapewnienia pacjentowi odpowiedniego wsparcia przed przyjazdem zespołu pogotowia znacznie zwiększa jego szanse na przeżycie.
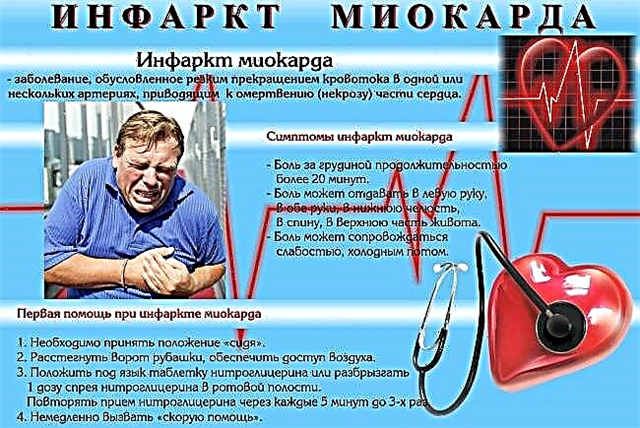
Pierwsza pomoc w zawale mięśnia sercowego powinna być udzielona natychmiast.
Algorytm działań
- Natychmiast wezwij karetkę (w rozmowie z dyspozytorem jak najdokładniej sformułuj objawy, zgłoś podejrzenie zawału serca, aby na wezwanie zgłosił się wyspecjalizowany zespół kardiologiczny lub resuscytacyjny).
- Zapewnij pacjentowi półsiedzącą pozycję (Podwyższona pozycja górnej połowy tułowia zmniejsza obciążenie wstępne serca).
- Spróbuj uspokoić pacjenta (stres emocjonalny i fizyczny wzmaga uwalnianie środków zwężających naczynia krwionośne, co zwiększa niedokrwienie mięśnia sercowego i zwiększa jego zapotrzebowanie na tlen).
- Zapewnij dopływ tlenu (otwarte okna, drzwi, włącz klimatyzator).
- Zdejmij odzież wierzchnią i rozluźnij cały ucisk ciała (krawat, pasek, naszyjnik itp.).
- Jeśli to możliwe zmierzyć ciśnienie krwi i obliczyć puls... W przypadku ciężkiej tachykardii weź "Anaprillin" 1 zakładkę. Nadciśnienie - "Kaptopril" 1 zakładkę.
- Dawać „ZAPYTAJ” (150-325 mg) lub Klopidogrel (100 mg)... Efekt będzie szybszy, jeśli tabletki zostaną przeżute.
- podjęzykowo daj 1 zakładka. "Nitrogliceryna"... Powtarzaj przyjmowanie co 5 minut (ale nie więcej niż 3 dawki).
- Do czasu przyjazdu karetki zabrania się przyjmowania nienarkotycznych środków przeciwbólowych!
Jeżeli pacjent nagle stracił przytomność, przestał oddychać i doszło do zatrzymania akcji serca, przed przyjazdem lekarzy należy wykonać resuscytację krążeniowo-oddechową:
- ułożyć pacjenta na plecach, odchylić głowę do tyłu, podłożyć wałek pod szyję, wysunąć dolną szczękę (zapobieganie niedrożności dróg oddechowych językiem);
- sprawdź puls na tętnicy szyjnej;
- wykonać pośredni masaż serca oraz sztuczne oddychanie z częstotliwością 30:2 w przypadku wykonywania zabiegu przez jedną osobę lub 15:1 w przypadku udziału dwóch osób. Uciskanie należy wykonywać szybko (100 na minutę), rytmicznie iz odpowiednią siłą, aby zapewnić rzut serca;
- sprawdzaj co 2-3 minuty pulsu.
Pogotowie przedszpitalne
Standard przybycia brygady PEM do miasta to 10 minut, poza granice miasta - 20 minut po zarejestrowaniu wezwania w służbie dyspozytorskiej. Biorąc pod uwagę warunki pogodowe, epidemiologiczne i drogowe, czas ten może zostać przekroczony (nie dłużej niż 10 minut).
Zgodnie z protokołem algorytm działania zespołu po przybyciu do pacjenta obejmuje:
- Zbieranie wywiadu (jeśli to możliwe).
- W razie potrzeby przeprowadzenie resuscytacji (wentylacja mechaniczna, uciśnięcia klatki piersiowej, defibrylacja).
- Badanie i badanie fizykalne z oceną stanu układu sercowo-naczyniowego i oddechowego.
- Rejestracja 12 odprowadzeń EKG z powtórzeniem w 20 minut.
Pulsoksymetria (przy saturacji poniżej 95% - wspomaganie tlenem przez maskę lub przez kaniule donosowe 3-5 l/min.).
- Określ poziom troponin I, T we krwi (jeśli dostępny jest test przenośny).
- Zapewnienie dostępu żylnego.
- Tak właściwie pomoc medyczna w nagłych wypadkach:
- „Nitrogliceryna” 0,5-1 mg co 10 minut. Przy silnym zespole bólowym kroplówka dożylna pod kontrolą SBP (nie mniej niż 90 mm Hg);
- złagodzenie ataku dusznicy bolesnej za pomocą narkotycznych środków przeciwbólowych. Najlepiej „Morfina” 2-5 mg co 10-15 minut do ustąpienia zespołu bólowego (całkowita dawka nie większa niż 20 mg);
- "ZAPYTAJ" 150-325 mg do żucia, jeśli pacjent nie przyjął go przed przyjazdem karetki;
- prowadzenie podwójnej terapii przeciwpłytkowej - „Tikagrelor” 180 mg, w przypadku jego braku „klopidogrel” jest przepisywany w dawce 300 mg;
- krótko działające beta-blokery - Propranolol, Metoprolol;
- zmniejszyć obciążenie mięśnia sercowego, obniżając ciśnienie krwi i korygując zaburzenia hemodynamiczne.
Jeśli to możliwe, zaleca się prowadzenie terapii trombolitycznej dla TLT (streptokinaza, alteplaza, aktyliza) na etapie przedszpitalnym. Jeśli trombolizę można przeprowadzić w ciągu 2 godzin od wystąpienia zmian niedokrwiennych (optymalnie w ciągu 60 minut), może to przerwać rozwój martwicy w zawale mięśnia sercowego, zmniejszyć dotknięty obszar i znacznie zmniejszyć śmiertelność. TLT nie jest skuteczne, jeśli od początku ataku bólu minęło więcej niż 12 godzin. Zabiegu nie wykonuje się również w przypadku bezwzględnych przeciwwskazań: krwawienie śródczaszkowe lub udar krwotoczny w ciągu ostatnich 3 miesięcy, nowotwór złośliwy mózgu, tętniak aorty brzusznej ze skłonnością do rozwarstwiania, krwawienie z przewodu pokarmowego w ciągu ostatnich miesiąc, zaburzenia hemostatyczne.
Wszyscy pacjenci z OZW są hospitalizowani na oddziale intensywnej terapii specjalistycznego szpitala kardiologicznego z możliwością wykonania doraźnej angiografii i zabiegów reperfuzyjnych.
Co decyduje o powodzeniu udzielenia pierwszej pomocy pacjentowi z zawałem mięśnia sercowego?
Jakość udzielenia pierwszej pomocy pacjentowi zależy od wielu czynników:
- znajomość osoby udzielającej pomocy, algorytm postępowania w przypadku zawału serca, umiejętność wykonywania czynności resuscytacyjnych;
- czas, jaki upłynął od ataku do rozpoczęcia akcji;
- leki i wsparcie instrumentalne (tonometr, „Nitrogliceryna”, „Aspiryna”);
- obsadzenie zespołów pogotowia ratunkowego niezbędnym sprzętem, lekami, kwalifikacjami personelu;
- oddalenie od specjalistycznych oddziałów kardiologicznych.
Istnieją również czynniki, które pogarszają przebieg zawału serca, a tym samym zmniejszają szanse powodzenia:
- wiek powyżej 70 lat;
- współistniejąca patologia (cukrzyca, otyłość, patologia nerek, rozległa miażdżyca, hipercholesterolemia, nadciśnienie);
- bezbolesny początek niedokrwienia lub nietypowy obraz kliniczny;
- rozległe ognisko martwicy (przezścienny MI) ze wstrząsem kardiogennym;
- występowanie ciężkich arytmii i zaburzeń przewodzenia w sercu.
Wnioski
Racjonalnie udzielona pierwsza pomoc pacjentowi z MI bezpośrednio zwiększa szanse pacjenta na przeżycie i zmniejsza prawdopodobieństwo dalszych powikłań.
Jak pokazuje światowa praktyka, wiele zgonów zdarza się jeszcze przed przybyciem wyspecjalizowanych zespołów medycznych.
Dlatego bardzo ważne jest wyszkolenie pacjentów w rozpoznawaniu pierwszych oznak ataku i umiejętności pomocy sobie na samym początku sytuacji. Wszyscy zagrożeni pacjenci powinni stosować się do zaleceń lekarza i przestrzegać zasad zdrowego stylu życia.
Ważne jest również poinformowanie krewnych pacjenta o tym, jak rozpoznać początek niedokrwienia oraz o zasadach udzielania pierwszej pomocy w przypadku zawału serca w domu.