Staphylococcus aureus to jeden z najpowszechniejszych mikroorganizmów. Znanych jest ponad 30 gatunków. Określa się ją mianem stale zasiedlającej (saprofitycznej) mikroflory, która w pewnych sprzyjających warunkach staje się patogenna (zdolna do wywołania procesu chorobowego). Często występuje u osób całkowicie zdrowych. Wtedy pojawia się pytanie - czy warto przejść terapię przeciwdrobnoustrojową, czy nie brać leków.
Charakterystyka gronkowca
 Mikroorganizm należy do bakterii gram-dodatnich. Posiada pigment, który nadaje im złoty kolor. W środowisku zewnętrznym jest odporny na działanie słońca, witalność utrzymuje się przez kilka godzin. Wykazuje odporność po wysuszeniu i zamrożeniu (przechowywany dłużej niż 6 miesięcy), żyje w cząsteczkach kurzu od 60 do 110 dni. Wrażliwy na 5% roztwór fenolu - umiera po pół godzinie.
Mikroorganizm należy do bakterii gram-dodatnich. Posiada pigment, który nadaje im złoty kolor. W środowisku zewnętrznym jest odporny na działanie słońca, witalność utrzymuje się przez kilka godzin. Wykazuje odporność po wysuszeniu i zamrożeniu (przechowywany dłużej niż 6 miesięcy), żyje w cząsteczkach kurzu od 60 do 110 dni. Wrażliwy na 5% roztwór fenolu - umiera po pół godzinie.
Gotowanie zabija natychmiast, 80 ° C - po 10-30 minutach, a w temperaturze 65-70 ° C żywotność trwa około godziny. Jest dobrze unieszkodliwiony przez barwniki anilinowe - zwykłą zieleń brylantową (zieleń brylantowa). Dlatego w przypadku skaleczeń, zadrapań zawsze zaleca się leczenie uszkodzonej skóry.
Na 100 osób zdrowych klinicznie, 50 jest stałymi lub czasowymi nosicielami gronkowca złocistego. Częściej podatne na skutki chorobowe są dzieci, kobiety w ciąży i karmiące, a także osoby starsze – wszyscy, którzy mają obniżoną odporność. Wtedy następuje rozwój choroby. Bakteria jest szczególnie niebezpieczna dla osób z cukrzycą, przewlekłą niewydolnością nerek lub zakażeniem wirusem HIV.
Zasadniczo Staphylococcus aureus ma znaczenie kliniczne. Saprofityczne i naskórkowe znacznie rzadziej powodują rozwój chorób.
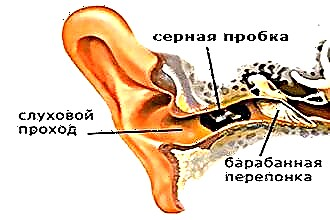
Ulubionym miejscem lokalizacji infekcji koksowej jest przedsionek jamy nosowej i błona śluzowa nosa. Dodatkowym siedliskiem jest błona śluzowa krtani, skóra pach, krocze i skóra głowy.
Przenoszenie bakterii stanowi zagrożenie dla innych, zwłaszcza jeśli występuje u personelu medycznego lub pracowników gastronomii publicznej. W tym drugim przypadku może dojść do masywnej choroby toksyczno-zakażenia wielu osób, gdy patogenny drobnoustrój zostanie uwolniony do środowiska zewnętrznego tylko z jednego źródła patogenu.
Zakażenia gronkowcowe są powszechne na oddziałach intensywnej terapii, szpitalach położniczych i oddziałach pooperacyjnych. W tym przypadku głównym powodem jest ktoś z personelu medycznego. Bardzo ważne jest, aby od razu rozpocząć leczenie.
Jak można się zarazić?
 Typowe sposoby:
Typowe sposoby:
- instytucje medyczne;
- salony kosmetyczne do piercingu, tatuażu.
Sposoby wejścia do ciała:
- Aerogenny lub przenoszony drogą powietrzną – bakterie przenikają przez drogi oddechowe. Jest uwalniany do środowiska zewnętrznego z nosiciela podczas kichania, kaszlu, mówienia.
- Pokarm lub żywność - zanieczyszczenie ułatwia żywność zaszczepiona patogennym drobnoustrojem. Zatrucie pokarmowe jest oznaką infekcji gronkowcowej.
- Kontakt - często odnotowywany podczas przenoszenia patogenu od lekarzy do pacjenta podczas zabiegów medycznych (brak sterylnych rękawiczek, masek). Również wtedy, gdy powierzchnia rany wchodzi w kontakt ze źródłem patogenu.
- Wewnątrzmaciczna.
- Podczas karmienia piersią.
- Sztuczne lub sztuczne - występuje podczas manipulacji z naruszeniem integralności powłoki lub podczas badania diagnostycznego przy użyciu skażonych instrumentów.
Bakterie gronkowcowe są dość odporne na środki antyseptyczne, dlatego konwencjonalne leczenie farmakologiczne jest często niewystarczające. Wymagana jest wysokiej jakości sterylizacja materiałów i narzędzi.
Oznaki gronkowca w nosie:
- katar (katar);
- zatkany nos (obrzęk);
 częste skorupy;
częste skorupy;- podwyższona temperatura ciała.
Staphylococcus aureus jest sprawcą furunculosis, zapalenia skóry, egzemy, zapalenia płuc i opon mózgowych, zapalenia wyrostka robaczkowego, zapalenia powiek (zapalenie powiek) i zapalenia kości i szpiku. Niektóre choroby wywołane tą infekcją są dość zagrażające życiu.
- egzogenne (zewnętrzne) - chorzy ludzie, zwierzęta, skażone środowisko i przedmioty;
- endogenny - sam człowiek (przykład autoinfekcji).
Hipotermia, częsty stres, niewystarczający sen (ciągłe zmęczenie organizmu), długotrwałe stosowanie środków przeciwbakteryjnych bez potrzeby - cytostatyków i leków hormonalnych, a także zwężających naczynia krwionośne krople do nosa, spraye podczas ostrych infekcji dróg oddechowych przyczyniają się do rozwoju infekcji gronkowcowej. Wszystko to prowadzi do zmniejszenia ogólnej i lokalnej odporności komórkowej.
Leczenie
Mikrob warunkowo patogenny prowadzi do rozwoju chorób przewlekłych: zapalenie zatok (zapalenie zatok przynosowych), nieżyt nosa (zapalenie błony śluzowej nosa), zapalenie migdałków, zapalenie migdałków (zapalenie migdałków).
 Aby dowiedzieć się, czy występuje infekcja błon śluzowych, konieczne jest pobranie wymazu z nosa i przeprowadzenie hodowli bakteriologicznej. Jednocześnie ocenia się jego wrażliwość na różne grupy antybiotyków. Przed badaniem laboratoryjnym należy powstrzymać się od stosowania kropli do nosa, aby zapobiec wypłukaniu mikroflory. Wynik będzie znany za 3-5 dni i dowiemy się, jak leczyć gronkowce w nosie.
Aby dowiedzieć się, czy występuje infekcja błon śluzowych, konieczne jest pobranie wymazu z nosa i przeprowadzenie hodowli bakteriologicznej. Jednocześnie ocenia się jego wrażliwość na różne grupy antybiotyków. Przed badaniem laboratoryjnym należy powstrzymać się od stosowania kropli do nosa, aby zapobiec wypłukaniu mikroflory. Wynik będzie znany za 3-5 dni i dowiemy się, jak leczyć gronkowce w nosie.
Leczenie infekcji obejmuje trzy obszary:
- Terapia przeciwdrobnoustrojowa to ogólnoustrojowe stosowanie antybiotyków, które wpływają na cały organizm. Często używane są „cefatoksyna”, „ceftriakson”, „amoksyklaw”, „ofloksacyna”. Nie stosuje się antybiotyków z serii penicylin ze względu na rozwiniętą na nie oporność bakterii gronkowcowych.
Ważny! Aby zapobiec rozwojowi lekooporności, należy stosować leki przepisane przez lekarza, ściśle przestrzegając dawkowania i schematu leczenia.
- Miejscowe stosowanie środków przeciwbakteryjnych –2% maść do nosa (w nosie) „Bactroban” na bazie mupirocyny. Lek nakłada się w niewielkiej ilości (zapałką) na błonę śluzową nosa (przednie odcinki) każdego kanału nosowego 2 razy dziennie przez 5-7 dni. Metoda przeszła badania kliniczne i jest zalecana do leczenia gronkowców. Co więcej, istnieją dowody naukowe potwierdzające zniknięcie bakterii kokosowych nie tylko w nosie, ulubionym miejscu ich lokalizacji, ale także w nosogardzieli.
- Ta ostatnia metoda jest używana dość rzadko i nie jest całkowicie bezpieczna. Na etapie studiów i rewizji. Jego istota polega na sztucznym wprowadzeniu do organizmu człowieka „pożytecznego” rodzaju kokosa, który nie szkodzi i zastępuje patologiczne mikroorganizmy.
Stosowanie mupirocyny z gronkowca jest skuteczne przy zwiększonej wrażliwości tego ostatniego na leki oksacylinowe i cyprofloksacynę, gentamycynę, erytromycynę, chloramfenikol. Według badań klinicznych po tygodniu leczenia po miesiącu 94% nosicieli zachowało eradykację (całkowita eradykacja). Sześć miesięcy później - w 75% i 60% - po 9 miesiącach leczenia.
W rzadkich przypadkach, przy indywidualnej nadwrażliwości na wiele leków (1 z 63), może rozwinąć się reakcja alergiczna w postaci zaczerwienienia skóry twarzy, swędzenia.
Zaleca się przeprowadzenie drugiego badania i, jeśli to konieczne, przebiegu terapii po 6-9 miesiącach. Podczas usuwania infekcji warto przetestować wszystkich członków rodziny i zwierzęta, jeśli takie istnieją.
 Maść donosowa zawierająca chlorheksydynę, flukloksacylina nie ma trwałego działania terapeutycznego.
Maść donosowa zawierająca chlorheksydynę, flukloksacylina nie ma trwałego działania terapeutycznego.
Ponadto obowiązkowe jest użycie:
- Immunomodulatory i lizaty bakteryjne (Cycloferon, Gepon, Immunal, Immunoflazid, Timalin, IRS 19, Broncho-Munal, Imudon itp.)
- preparaty witaminowe i mineralne;
- leki przeciwhistaminowe (przeciwalergiczne) - w celu wyeliminowania obrzęku błony śluzowej („Cetrin”, „Tavegil”, „Zyrtec”);
- środki objawowe do eliminacji objawów wtórnych ("Chlorophyllipt", "Bakteriofag gronkowcowy").
W przypadku dużych krost na skórze wokół nosa (w trudnych przypadkach) należy skonsultować się z lekarzem. Może być konieczne otwarcie ich w warunkach szpitalnych, co pozwala uniknąć rozprzestrzeniania się infekcji.
Ważny! Zanim zaczniesz samodzielnie stosować środki przeciwbakteryjne, skonsultuj się z lekarzem. Ich użycie nie zawsze jest konieczne.
Schemat przyjmowania leków
Leczenie gronkowca w nosie rzadko wymaga antybiotyków. Wystarczy skorzystać z lokalnych środków. Nie zaleca się niepotrzebnego częstego oczyszczania jamy nosowej. Nadmierne zabiegi zaburzają równowagę pożytecznej i chorobotwórczej mikroflory na powierzchni, co prowadzi do wzrostu patogenów.
Zalecany schemat leczenia gronkowca w nosie bez objawów klinicznych:
- „IRS-19” - krople do nosa lub spray. Nadaje się do leczenia dzieci od 3 miesiąca życia. Konieczne jest wkraplanie lub wstrzykiwanie leku po oczyszczeniu przewodów nosowych śluzu dwa razy dziennie, 2-4 wstrzyknięcia lub 2-4 krople. Przebieg leczenia wynosi 8-10 dni. W przypadku przewlekłej infekcji - 4 tygodnie.
 „Broncho-munal” to immunomodulator do użytku wewnętrznego w postaci kapsułek. Zmniejsza nasilenie infekcji bakteryjnych górnych dróg oddechowych. Spożywać na pusty żołądek, 1 kapsułka dziennie przez 10-30 dni. Dozwolone jest stosowanie leku dla dzieci od 6 miesięcy. W razie potrzeby kapsułkę otwiera się, zawartość rozpuszcza się w niewielkiej ilości wody.
„Broncho-munal” to immunomodulator do użytku wewnętrznego w postaci kapsułek. Zmniejsza nasilenie infekcji bakteryjnych górnych dróg oddechowych. Spożywać na pusty żołądek, 1 kapsułka dziennie przez 10-30 dni. Dozwolone jest stosowanie leku dla dzieci od 6 miesięcy. W razie potrzeby kapsułkę otwiera się, zawartość rozpuszcza się w niewielkiej ilości wody.- "Bakteriofag" - służy do dezynfekcji jamy nosowej i gardła. Najpierw należy przeprowadzić test wrażliwości mikroflory na lek. Stosować jako roztwór do płukania. Zabieg przeprowadza się 3-4 razy dziennie przez tydzień. Ważne jest, aby nie używać jednocześnie z Chlorophylliptem!
Ponowne badanie (hodowla bakteryjna) odbywa się 30 dni po zakończeniu leczenia.
Profilaktyka
Środki zapobiegawcze są dość proste i obejmują:
- przestrzeganie zasad higieny osobistej i ogólnej (czystość domu, czystość rąk, mycie warzyw, owoców);
- pełne i wysokiej jakości żywienie (zwłaszcza w przypadku domowych produktów mlecznych i mięsnych);
- wzmocnienie i zwiększenie obrony organizmu (hartowanie, częste spacery, aktywny tryb życia);
- okresowe badanie profilaktyczne przez lekarza i w razie potrzeby badanie laboratoryjne wymazów z nosa.
W razie potrzeby kwarcowanie pomieszczeń przeprowadza się raz w miesiącu zgodnie z ogólnie przyjętym trybem postępowania zapobiegawczego.
Być może powyższe zalecenia nie wyeliminują gronkowca z organizmu, ale ich wdrożenie znacznie zmniejszy prawdopodobieństwo przejścia bakterii w stan patologiczny. Staphylococcus aureus jest mieszkańcem prawidłowej mikroflory w organizmie człowieka, dlatego jego identyfikacja nie zawsze wskazuje na obecność procesu chorobowego u człowieka.

 częste skorupy;
częste skorupy; „Broncho-munal” to immunomodulator do użytku wewnętrznego w postaci kapsułek. Zmniejsza nasilenie infekcji bakteryjnych górnych dróg oddechowych. Spożywać na pusty żołądek, 1 kapsułka dziennie przez 10-30 dni. Dozwolone jest stosowanie leku dla dzieci od 6 miesięcy. W razie potrzeby kapsułkę otwiera się, zawartość rozpuszcza się w niewielkiej ilości wody.
„Broncho-munal” to immunomodulator do użytku wewnętrznego w postaci kapsułek. Zmniejsza nasilenie infekcji bakteryjnych górnych dróg oddechowych. Spożywać na pusty żołądek, 1 kapsułka dziennie przez 10-30 dni. Dozwolone jest stosowanie leku dla dzieci od 6 miesięcy. W razie potrzeby kapsułkę otwiera się, zawartość rozpuszcza się w niewielkiej ilości wody.