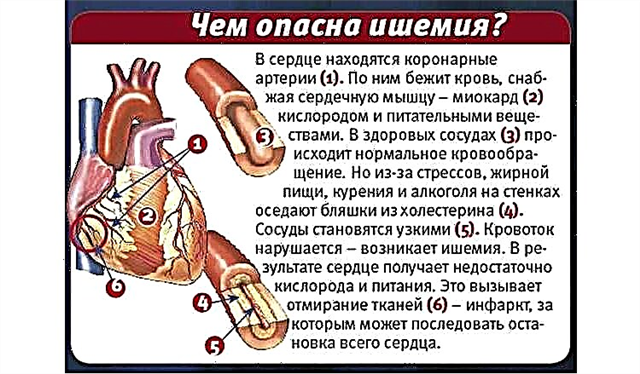
Etiologia
Dysfunkcja mięśnia sercowego występuje z powodu zmian metabolicznych. Na metabolizm mogą wpływać choroby, związki toksyczne i czynniki zewnętrzne. Przyczynami kardiomiopatii wtórnej są:
- choroby endokrynologiczne;
- infekcje;
- zatrucie egzogenne (alkohol);
- nagromadzenie endogennych toksyn (patologia nerek, wątroby, nadmiar hormonów);
- zewnętrzny wpływ czynników fizycznych lub chemicznych;
- awitaminoza;
- niedokrwistość.
Cechy niektórych rodzajów kardiomiopatii
| Rodzaj kardiomiopatii | Czynnik prowokujący | Podstawa morfologiczna | Sposoby na spowolnienie rozwoju |
|---|---|---|---|
| Cukrzycowy | Niedobór insuliny i hiperglikemia | Mikroangiopatia - pogrubienie ścian naczyń krwionośnych, które odżywiają mięsień sercowy | Kontrola poziomu glukozy we krwi, minimalizacja czynników ryzyka (przerwanie palenia, normalizacja masy ciała, odpowiednia aktywność fizyczna) |
| tyreotoksyczny | Nadmiar hormonów tarczycy | Zapalenie i zwyrodnienie tkanek | Normalizacja czynności tarczycy |
| Klimakterium | Niedobór estrogenu | Odwrócona dystrofia mięśnia sercowego | Regularna aktywność fizyczna, hormonalna terapia zastępcza |
| Alkoholowy | Etanol | Uszkodzenia błon komórkowych, tłuszczowy naciek mięśnia sercowego, zwyrodnienie naczyń krwionośnych i komórek układu przewodzącego | Eliminacja alkoholu |
Patogeneza
Ogólny mechanizm wystąpienia dysfunkcji mięśnia sercowego o dowolnym charakterze czynnika prowokującego jest następujący:
- Zakłócenie dostaw energii do kardiomiocytów.
- Praca regulatorowych systemów wewnątrzkomórkowych na najwyższym możliwym poziomie w celu zapewnienia pompującej funkcji serca.
- Ograniczenie pojemności rezerwowej mięśnia sercowego. Jeśli wykorzystanie zasobów jest już włączone przy pełnej wydajności, to wraz ze wzrostem obciążenia nie będzie dodatkowego zwrotu, rezerwa została już wyczerpana.
- Niedobór energii z powodu przedłużającej się nadczynności mięśnia sercowego.
Serce jest przystosowane do pracy z pełnym potencjałem, jednak bez możliwości powrotu do normalnego rytmu, zapasy związków wysokoenergetycznych („baterie”, źródła energii) ulegają wyczerpaniu.
Spadek produkcji energii ma następujące tło morfologiczne:
- wzrost grubości ściany naczyń włosowatych (cząsteczkom tlenu trudniej przenikać do tkanki serca);
- zmniejszenie liczby naczyń na jednostkę objętości mięśnia sercowego (prowadzi do braku składników odżywczych);
- dysfunkcja mitochondriów (organelli komórkowych przeznaczonych do przechowywania energii w postaci cząsteczek - makroergów) z powodu braku enzymów, do syntezy których potrzebny jest tlen;
- nadmiar toksycznych lipidów, które niszczą błony cytoplazmatyczne kardiomiocytów i wywołują apoptozę (samozniszczenie komórek);
- przesunięcie pH na stronę kwasową, co prowadzi do zmiany przebiegu procesów regulujących fazy cyklu serca (skurcz i rozkurcz).
Klinika
Objawy kliniczne są spowodowane chorobą, która wywołała początek wtórnej kardiomiopatii.
Do objawów charakterystycznych dla patologii pacjenta dodaje się:
- ból wierzchołka serca - od góry do dołu od środka lewego obojczyka, na przecięciu z piątą przestrzenią międzyżebrową (w 92% przypadków);
- ból w klatce piersiowej (15%);
- rozszerzenie granic serca podczas badania perkusyjnego (rozciągnięty mięsień sercowy);
- stłumienie tonów pierwszego i drugiego we wszystkich punktach osłuchiwania (mięsień sercowy jest zmiękczony);
- arytmie (naruszenie kontroli wewnątrzsercowej nad aktywnością układu przewodzącego).
Metody leczenia i rokowanie
Podczas leczenia należy wziąć pod uwagę następujące punkty:
- zaburzenia metaboliczne w kardiomiocytach są odwracalne tylko do pewnego momentu;
- jeśli nie powrócisz do normalnego metabolizmu w mięśniu sercowym, wystąpi niewydolność serca, która jest oporna na standardową terapię (glikozydy).
Tak więc powodzenie leczenia zależy od tego, czy w czasie uda się znormalizować procesy metaboliczne w mięśniu sercowym.
Zasady terapii:
eliminacja przyczyny (przepisywanie antybiotyków na procesy toksyczno-infekcyjne, terapia zastępcza lub supresyjna w patologii endokrynologicznej, odrzucenie alkoholu i palenie);
- odnowienie prawidłowego metabolizmu energetycznego:
- leki zewnątrzkomórkowe (hormony, blokery i stymulanty układu nerwowego);
- leki wewnątrzkomórkowe (enzymy, kofaktory, apoenzymy);
- normalizacja procesów wytwarzania cząsteczek wysokoenergetycznych (witaminy z grupy B, kwasy pantotenowy i liponowy);
- zmniejszenie wpływu toksycznych lipidów na błony komórkowe (przeciwutleniacze: octan tokoferolu, kwas nikotynowy, witamina C);
- dostarczanie materiałów budowlanych (niezbędne aminokwasy ze sterydami anabolicznymi);
- przywrócenie równowagi jonowej dla odpowiedniej aktywności skurczowej mięśnia sercowego (preparaty potasowo-magnezowe).
Jeśli procesy kardiomiopatii zostaną wykryte na wczesnym etapie, przebieg leczenia trwa 3-4 tygodnie. Jeśli objawy utrzymują się, powtarza się to kilka razy w roku.
Rokowanie jest stosunkowo korzystne. Zdolność do pracy jest ograniczona (konieczne jest unikanie przeciążeń fizycznych i nerwowych, niemożliwa jest praca ze szkodliwymi czynnikami środowiskowymi). Przyczyną zgonu w kardiomiopatii wtórnej może być:
- zawał mięśnia sercowego;
- naruszenie rytmu, aż do zatrzymania akcji serca;
- obrzęk płuc;
- powikłanie zakrzepowo-zatorowe.
Wnioski
Kardiomiopatie wtórne mają często charakter metaboliczny. Naruszenie procesów biochemicznych w mięśniu sercowym następuje w wyniku zatrucia. Może to być spowodowane nadmiarem hormonów, nagromadzeniem toksycznych związków (w wyniku niedostatecznej czynności wątroby i nerek) lub działaniem czynników zewnętrznych.
Objawy kliniczne są często niespecyficzne. Charakterystyczny jest brak chorób sercowo-naczyniowych w wywiadzie.
Leczenie ma na celu wyeliminowanie przyczyny i przywrócenie prawidłowego przebiegu procesów biochemicznych w kardiomiocytach.